A vacina para o Herpes Zoster é recomendada para pacientes acima de 50 anos na prevenção da doença e principalmente dos casos graves e dor neuropática. Isto significa que mesmo vacinado você poderia desenvolver um quadro leve, mas as chances de complicações como encefalite herpética e dor neuropática grave seriam muito reduzidas. Existem duas vacinas no mundo, a primeira (Zostavax) com virus atenuado, que seria contra-indicada para pacientes imunossuprimidos, e a segunda (Shingrix) com vírus recombinante (partícula de vírus morto). Esta segunda vacina tem uma eficácia mais alta de até 97% de controle das crises de zoster em pacientes com mais de 70 anos. Apenas a primeira é disponível no Brasil e não faz parte do programa de imunização gratuito.Os pacientes que já tiveram uma crise de zoster podem usar depois de um ano para prevenir novo episódio.
Neuralgia herpética e pós-herpética

A Neuralgia pós-herpética (NPH) é a complicação crônica mais frequente da infecção pelo Herpes Zoster. É um tipo de dor neuropática causada como consequência do dano provocado ao nervo periférico durante a infecção. Geralmente a infecção pelo zoster é detectada na pele, em forma de erupções vesiculares e crostosas, que acometem dermátomos específicos, embora possa haver o quadro de Zoster sine herpete, que é um zoster sem erupção cutânea. A dor assume três características principais: dor espontânea em queimação, dor paroxística em choques, sensações desagradáveis como alodinia mecânica e hiperalgesia.
Com relação ao tratamento, dividimos em tratamento da infecção aguda e tratamento da dor crônica. Na infecção aguda, o tratamento com agentes anti-virais está indicado nos casos de dor moderada a intensa, rash severo, envolvimento de face. Analgésicos como paracetamol, anti-inflamatórios e opioides orais promovem analgesia em neuralgia herpética aguda. A Amitriptilina em baixas doses por 90 dias desde o início do herpes pode diminuir a incidência de neuralgia pós-herpética.
Na neuralgia pós herpética crônica, são indicados a terapia tópica com patches de lidocaína, capsaicina tópica, medicações neuromoduladoras, tais como Pregabalina e Gabapentina e anti-depressivos tricíclicos, tais como Amitriptilina. Bloqueios de nervos intercostais ou nervos periféricos também são opções de tratamento para os casos refratários.
Vacina Covid-19

Com as vacinas para o COVID-19 avançando em vários países do mundo e agora finalmente começando no Brasil, temos esperança de um fim para esta pandemia!
As vacinas são fundamentais no controle do COVID-19, mas sua distribuição global é um desafio e seu efeito não será imediato. Por outro lado, novas cepas variantes têm aparecido e o efeito das vacinas sobre estas variantes não está claro. Assim, a população precisa estar consciente e aderir ao máximo possível à vacinação. Até agora, os efeitos colaterais tem sido mínimos e as vacinas bem toleradas.
As intervenções de distanciamento social, confinamento, uso de máscara e álcool gel ainda continuam por um longo período, até mesmo porque os vacinados também carregam vírus na roupa, pele, cabelo e podem continuar espalhando a doença.
E última coisa que nunca custa repetir: não existe tratamento precoce para o COVID-19.
Atividade física e Dor crônica
Atividade física e Dor crônica- IASP Factsheet-
A atividade física reduz a intensidade e a incapacidade da dor, além de outros benefícios como força, flexibilidade, resistência, diminuição no risco cardiovascular, melhora da cognição, humor e dor crônica. Plano: exercício individualizado, agradável e relacionado aos objetivos do paciente. Fornecer supervisão de acordo com as necessidades específicas para melhorar a adesão à atividade física. Recomendação da OMS:
Crianças e jovens de 5 a 17 anos: Pelo menos 60 minutos de atividade física de intensidade moderada a vigorosa diariamente.
Adultos de 18 a 64 anos:
Pelo menos 150 minutos de atividade física aeróbica de intensidade moderada ao longo da semana ou fazer pelo menos 75 minutos de atividade física aeróbica de intensidade vigorosa ao longo da semana ou uma combinação equivalente de exercícios de intensidade moderada e vigorosa. A atividade aeróbica deve ser realizada em sessões de pelo menos 10 minutos. Atividades de fortalecimento muscular devem ser realizadas envolvendo os principais grupos musculares em 2 ou mais dias da semana.
Adultos com 65 anos ou mais: avaliação cardiológica e planejamento após.
Leia também em breve “Pollock – Fisiologia Clínica do Exercício- nova edição 2020” revisão que escrevi junto com Dr José Geraldo Speciali sobre Exercício físico e Cefaleia, citando vários estudos científicos com bom nível de evidência sobre os benefícios nas cefaleias, mesmo para caminhada regular. 🏃♀️ 🏃♀️🏃♀️#viversemdor #drakarenferreira #chronicpain #iasp
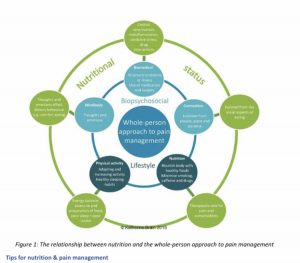
Nutrição e Dor
Tips for Nutrition and Pain Management: dicas para nutrição e dor crônica segundo IASP Factsheet 2020. 1) Reduzir a inflamação e efeito oxidativo usando polifenóis presentes em frutas e vegetais. Dica prática: usar frutas e vegetais congelados para evitar várias idas ao supermercado. Frutas vermelhas são ótima opção. Incluir vegetais e frutas em metade dos pratos e usar tomates e lentilhas em massas e molhos.
2) Incluir gorduras de qualidade como Omega 3 e azeite de oliva que reduzem a inflamação e melhoram o sistema imune. Dicas: peixes como salmão e sardinha, nozes, usar azeite de oliva extra virgem em saladas e para cozinhar. Evidências sugerem que suplemento de Ômega 3 pode reduzir a dor da artrite reumatoide.
3) Prevenir déficit de vitaminas e minerais: principalmente vitamina D, B12 e magnésio. Dica: carne, peixe e laticínios são boas fontes de vitamina B12, peixes e ovos de vitamina D e vegetais de folhas verdes e cereais integrais são ricos em magnésio. A vitamina D também pode ser obtida a partir da exposição ao sol (10 a 15 minutos de sol por dia).
4) Ingestão de água: A desidratação pode aumentar a sensibilidade à dor. Dica: Objetivo 2-3 litros / dia incorporando entre refeições e usar alimentos com maior teor de água, sopas, frutas e iogurtes. Encha uma garrafa de água todos os dias e leve consigo. 5) Aumentar as fibras: importante para a digestão e manutenção adequada da flora intestinal e peso. Um adulto precisa em média de 25 g por dia. Dica: pães integrais (2 fatias = 6g), cereais matinais (3/4 xícara = 4,5g), psyllium (1 colher de sopa = 2g), legumes mistos (1 / 2 xícaras = 4g), frutas com a pele (1 maçã = 2g).
6) Reduzir e limitar a ingestão de alimentos e açúcares ultraprocessados: muitas calorias, baixo índice de nutrientes e aumento de inflamação. Dica: Troque refrigerantes por água mineral e escolha opções saudáveis de lanches, como frutas, palitos de legumes ou iogurte com gordura reduzida. Em vez de comprar os alimentos, tente cozinhar em casa com mais frequência.
Iasp-pain.org.
#viversemdor #iasp #painprevention
Prevenção da Dor
A IASP definiu o tema de trabalho para o ano de 2020 que será “Prevenção da Dor”. Muito pertinente falar sobre prevenção, quando 1 em cada 5 pessoas no mundo apresentam algum tipo de dor crônica. E é claro que evitar que a dor apareça é sempre mais fácil e menos custoso que tratar uma dor e reabilitar um paciente. Os princípios básicos da prevenção incluem a Prevenção primária, ou seja, antes da dor existir (alimentação saudável, controle do peso, exercícios físicos regulares, sono adequado, manejo do estresse e emocional) e também a Prevenção secundária, ou seja, quando a dor já existe mas queremos evitar que ela se cronifique (e isto inclui tratamento medicamentoso, reabilitação física, suporte psicológico e todos os outros tópicos citados). Alguns artigos sobre as recomendações mais atuais nos subtopicos da prevenção foram publicados este ano… vou tentar resumir nos próximos posts porque estão muito interessantes… Veja iasp-pain.org #painprevention #chronicpain #viversemdor #iasp2020
Entrevista para o Programa Fisioforma
E no dia 24 de maio, logo após o Dia Nacional de combate à Cefaleia, foi ao ar a entrevista que dei para o Programa Fisioforma , sobre a Migrânea (Enxaqueca). Entre os assuntos abordados, herança genética, fatores desencadeantes, opções de tratamentos e, a importância de hábitos saudáveis, dieta e controle de peso no controle da migrânea. A entrevista completa está no link: https://youtu.be/IF5cBrbHeOI
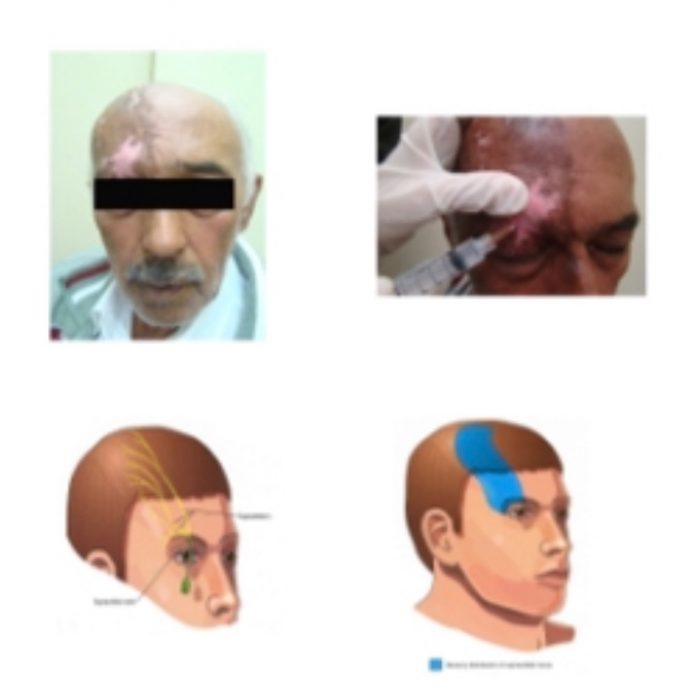
Congresso Paulista de Neurologia – Dor da Cicatriz
Entre os dias 24 e 27 de maio aconteceu no Guarujá – SP o XI Congresso Paulista de Neurologia. Entre outros temas importantes, uma tarde foi dedicada ao estudo da Dor. Pude contribuir com a aula “Dor da Cicatriz”. Mas afinal, o que é uma dor da cicatriz? Após uma injúria cutânea, a recuperação do tecido resulta em cicatriz. Frequentemente, estas cicatrizes causam sintomas dolorosos crônicos e de difícil tratamento. Muitas vezes são sub-diagnosticados na avaliação do cirurgião.
O processo normal de cicatrização dura de 2 até 6 semanas envolvendo uma fase inflamatória (citocinas, prostaglandinas), a presença de macrófagos, angiogênese e fibroblastos produzindo tecido cicatricial. Assim, poderá se formar uma cicatriz normotrófica, cicatriz hipertrófica ou, em casos mais graves, os queloides.
Neste processo, ramos terminais de fibras sensitivas do tipo C e A Ω, podem ficar encapsulados, causando dor e sintomas neuropáticos. Os chamados neuromas clássicos constituem áreas de dor em cicatriz, com descargas neuropáticas, dor típica à percussão (sinal de Tinnel) e áreas de hipoestesia/ alodinia adjacentes.
Estudos sugerem que até 40% de pacientes pós-cirúrgicos desenvolvem dor crônica relacionada à cirurgia. Destes, a maioria tem sintomas neuropáticos e dor relacionada à cicatriz.
O diagnóstico deste tipo de dor se baseia no exame físico da cicatriz (palpação, percussão), desencadeando ou reproduzindo o sintoma do paciente. Ultrassonografia pode identificar neuromas maiores como em casos de amputações ou toracotomias
As modalidades de tratamento incluem medicações que atuam em dor neuropática, tais como anticonvulsivantes gabapentinoides (gabapentina, pregabalina), antidepressivos tricíclicos e duais, opioides (tramadol oxicodona). São descritos também bloqueios anestésicos da cicatriz, ablação de nervos por neurotomia e ablação por radiofrequência.
Referências:
-
Bijlard E, Uiterwaal L, Kouwenberg CAE, et al. A systematic review on the prevalence , etiology, and pathophysiology of intrinsic pain in dermal scar tissue. Pain Physician 2017. 20: 1-13.
-
Schug SA, Pogatzki-zahn EM. Chronic pain after surgery or injury . Pain clinical updates, 2011. 19 (1): 1-2
-
Brown BC, McKenna SP, Siddhi K, McGrouther DA, Bayat A. The hidden cost of skin scars: Quality of life after skin scarring. Journal of Plastic, Reconstructive & Aesthetic Surgery, 2008. 61:1049-1058. 2.
-
Curtin C, Carrol I. Cutaneous neuroma physiology and its relationship to chronic pain. J Hand Surg, 2009. 34:1334-1336.
-
Ferreira KS, Speciali JG, Dach F. Scar neuromas as triggers for headache after craniotomy: clinical evidence. Arquivos de Neuro-Psiquiatria, 2012. 70: 206-209.